Химический ожог кожи: как оказать первую помощь
Содержание:
- Высокая температура у ребенка
- Ожог кипятком: что делать?
- Нежелательные кожные реакции растительного происхождения, вызванные раздражением
- В чем опасность появления пузырей после ожога
- Причины высокой температуры
- Что необходимо делать и чего категорически нельзя
- Народные средства от ожога маслом
- Лазерное удаление новообразований. Как правильно ухаживать за кожей после процедуры?
- Народные средства от ожогов кипятком
- Диагностика и лечение рожистого воспаления (рожи)
- Разновидности ожогов
- Жгучие боли в низу живота
- Этапы ожога
- Следите за поражёнными участками кожи
- Первая помощь и лечение в домашних условиях
- Крапивница
Высокая температура у ребенка
Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик;
- запоры (если ребенок тужится, температура может вырасти);
- прорезывание зубов (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Ожог кипятком: что делать?
Первая медицинская помощь при ожоге кипятком – оказываем в домашних условиях
- Обожженное место необходимо как можно быстрее поместить под холодную проточную воду и держать под струей не менее 15-20 минут. Это позволит значительно уменьшить повреждение кожи и боль.
- Не используйте для этих целей ледяную воду, чтобы не получить переохлаждение. Пострадавшего лучше укутать в одеяло, пока охлаждается ожог.
- Если нет возможности обеспечить доступ проточной воды (например, после ожога кипятком туловища не всегда удобно его подставлять под струю из крана), то используйте тазик с холодной водой, куда можно поместить пострадавшую часть тела, или приложите лед, обернутый в ткань. При обширном ожоге можно обернуть пострадавшего во влажную простыню.
- Удалите одежду: если ее нельзя быстро и безболезненно снять, ее следует разрезать. Нельзя допускать прилипания одежды к пораженной коже. Сделать это можно прямо в процессе охлаждения ожога – в воде она может безболезненно «отлипнуть» с кожи.
- Снимать одежду и промывать пораженные участки необходимо как можно аккуратнее, ни в коем случае не допуская прокалывания волдырей, возникших при ожоге кипятком. Через вскрытые волдыри в организм может попасть инфекция. Делать это должен врач.
- После промывания ожог кипятком следует закрыть стерильной влажной повязкой. Ожог первой степени можно обработать Пантенолом или Олазолем. Делать это имеет смысл до образования пузырей. Накройте место ожога стерильной повязкой, чтобы предотвратить опасность заражения раны.
- Давайте пострадавшему побольше воды; при сильных болях лучше ее не терпеть, а принять таблетку обезболивающего.
Дожидайтесь вместе с пострадавшим прибытия медиков, чтобы сообщить о его состоянии.
Нежелательные кожные реакции растительного происхождения, вызванные раздражением
Контактный дерматит, вызванный раздражением, является наиболее распространенным дерматозом, вызываемым растениями. Большая доля профессиональных дерматозов встречается у садоводов, флористов, селекционеров, фермеров, продавцов овощей и фруктов.
Вызывать кожные реакции из-за раздражения могут и механические факторы, и химические соединения, содержащиеся в растениях. В зависимости от причинного фактора различают механический раздражающий контактный дерматит (MICD) и химический раздражающий контактный дерматит (CICD). Они могут стоять отдельно или накладываться друг на друга. Раздражающие факторы:
- колючки;
- шипы;
- колючие волоски (трихомы);
- заостренные листья на поверхности стеблей или листьев.
Клиническая картина раздражающего контактного дерматита разнообразна: от легкой хронической экземы пальцев рук, связанной с раздражением растительными волосками, до острых, токсичных, тяжелых реакций, вызванных, например, воздействием алкалоидов сока растений. Интенсивность симптомов зависит от индивидуального кожного барьера, а также от количества и продолжительности действия раздражающего фактора.
Механическое раздражение возникает в результате травмы, вызванной шипами или грубыми волосками, расположенными на поверхности листьев или стеблей или острым краем листьев. Примерами являются папулезные изменения с зудом, возникающие в комбайнах и сборщиках соломы в результате контакта с острыми волосками некоторых трав или злаков (например, ячменя, риса, проса, бамбука) или раздражающей экземы после контакта с травами огуречника, содержащими колючие волоски. Также волоски на стеблях и листьях томатов могут вызывать раздражение, жжение, зуд и парестезию.
Типичные механические травмы вызывают колючки многих видов тропических растений – кактусов и суккулентов. Особая форма – комковатая зудящая сыпь, часто ошибочно диагностируемая как чесотка, вызванная контактом с глохидиями (коротко,Opuntia spp.). Острые листья падуба (семейство Aquifoliaceae), агавы (семейство Agavaceae), шипов роз (семейство Rosaceae) или шипов бугенвилии (семейство Nyctaginaceae) также являются типичными примерами элементов растений, вызывающих механическое повреждение кожи.
Многие виды растений содержат сок с веществами, вызывающими химический контактный дерматит при раздражении. Соединения с высоким раздражающим потенциалом включают кристаллы оксалата кальция, присутствующие, например, в луковицах лука и чеснока (Allium), нарциссах (Narcissus), гиацинтах (Hyacinthus) и тюльпанах (Tulipa).
Контакт с луковицами нарциссов (Narcissus spp) вызывает наиболее частую форму контактного дерматита среди цветоводов (зуд нарциссов, лилийная сыпь) с легкими клиническими проявлениями сухости, отслаивающихся высыпаний и трещин.
В свою очередь тюльпаны из семейства Liliaceae помимо оксалата кальция также содержат аллерген тюлипалин А. Их луковицы имеют острую пленку, которая может вызвать механические травмы. Контакт с этими растениями может привести к наложению аллергического контактного дерматита с реакциями раздражения, и типичным клиническим симптомом. Например, у производителей образуются трещины, гиперкератоз на кончиках пальцев, паронихии и трофические изменения ногтей. В некоторых случаях возникают тяжелые экземы с прыщами на пальцах или руках.
Также вызывают сильное раздражение виды, принадлежащие к семейству молочайных (Euphorbiaceae) – тяжелый острый контактный дерматит с отеком век может возникнуть из-за действия сложных эфиров полигидроксида тиглиинового спирта в соке этих растений, а контакт с конъюнктивой может вызвать слепоту.
Для постановки диагноза необходимо определение растений, с которыми контактировал пациент. В легких случаях симптомы часто проходят самостоятельно. Если на коже есть шипы, волоски или другие фрагменты растений, необходимо их удалить.
В чем опасность появления пузырей после ожога

В первую очередь вы должны знать, что появление пузырей само по себе говорит о том, что повреждение кожи достаточно серьезное. Пузыри образуются непосредственно на месте ожога (при соприкосновении с горячими предметами и открытым пламенем, контакте с химикатами, длительном пребывании на солнце, облучении). Поэтому судить о характере полученного поражения кожи можно по состоянию кожи, покрытой пузырями. Незамедлительно обращаться к врачу нужно в следующих случаях:
- Если ожог 1 степени, но обожжено более 10% площади тела (за «измерительный прибор» можно принять свою ладонь, размер которой составляет около 1% площади кожи), если ожог 2 степени, а площадь поражения более 1% , и если, получен ожог 3 и 4 степени.
- Если на коже появилось большое количество пузырьков, которые быстро объединяются в крупные пузыри на фоне отекания поврежденной части тела.
- Сильная боль, потеря чувствительности в области ожога.
- Ожог любой степени в области лица, паховой области, суставов.
- Пострадал ребенок, пожилой человек.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.. Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
-
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
-
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
-
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
-
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
-
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
-
аппендицит – также может протекать без боли;
-
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
-
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
-
туберкулёзе;
-
онкологических заболеваниях;
-
заболеваниях щитовидной железы (тиреотоксикоз);
-
неврологических расстройствах;
-
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
-
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
-
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
-
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
-
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
-
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
-
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
-
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
-
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
Что необходимо делать и чего категорически нельзя
Обращаться к специалисту (в травмпункт, к травматологу или хирургу в ближайшее медицинское учреждение) необходимо при получении обширного ожога, если ожог вызван химическим веществом или электрическим током, или если трудно оценить степень его тяжести.
Категорически не рекомендуется удалять омертвевшую кожу и вскрывать самостоятельно волдыри, прикладывать к обожженному месту лед, сливочное масло, различные мази и лекарства, а также покрывать ожог ватными повязками или лейкопластырем.
Если произошеложог химическими веществами, необходимо избавиться от поврежденной одежды и обливать пораженную область прохладной водой.
При обширном ожоге можно принять 10-минутный душ или лечь в ванну
Затем осторожно промокнуть полотенцем кожу и показаться врачу.. Если человек охвачен огнем, то необходимо облить его водой, обернуть, не накрывая с головой, плотной натуральной тканью (подойдет шерстяное или хлопчатобумажное пальто, ковер, одеяло), уложить плашмя и начать катать его (или самому пострадавшему кататься) по земле
После этого на обожженные участки наложить чистую сухую повязку из неворсистого материала.
Если человек охвачен огнем, то необходимо облить его водой, обернуть, не накрывая с головой, плотной натуральной тканью (подойдет шерстяное или хлопчатобумажное пальто, ковер, одеяло), уложить плашмя и начать катать его (или самому пострадавшему кататься) по земле. После этого на обожженные участки наложить чистую сухую повязку из неворсистого материала.
При ожоге кисти или стопы, необходимо проложить между пальцами прокладки из ткани или марли, и обвязать нетугой повязкой.
При небольшом ожоге следует наблюдать за местом поражение в течение одних-двух суток, чтобы оно не инфицировалось (усиливающееся покраснение, отек, боль).
При появлении признаков инфекции, необходимо обратиться к врачу.
При обширном ожоге без рвоты, следует возмещать потери жидкости обильным питьем.
Ну и хочется сказать, что для предотвращения ожогов необходимо соблюдать правила безопасности при обращении с огнем и горячими предметами, химическими веществами и электроприборами.
Будьте здоровы!
Народные средства от ожога маслом
SOS-средства
Можно применять сразу после охлаждения ожога, чтобы снять симптомы. Подходят только для ожогов 1 степени без волдырей и ран!
- Свежий картофель: натереть на терке, выложить на марлю или бинт и приложить как компресс к ожогу. Вместо картофеля можно использовать морковь или прикладывать капустный лист.
- Чайная заварка: заварить пакетик и остудить до 13-15С. В заварку окунать марлю и прикладывать к месту ожога. Отлично снимает отек.
- Листья алоэ: тщательно вымыть лист алоэ, разрезать вдоль и приложить к месту ожога. Также алоэ можно тереть и отжимать из листьев сок, чтобы делать компресс.
Лазерное удаление новообразований. Как правильно ухаживать за кожей после процедуры?
Пациент должен понимать, что после операции кожа на участке удаления может заметно изменится.
Этапы заживления ранки:
1 неделя
На месте где проводилось удаление папилломы сначала возникнет открытая небольшая рана, которая быстро покроется тонкой корочкой. Не нужно отдирать корочку, поскольку она является защитой от проникновения инфекции в открытую рану. Необходимо оберегать место, где расположена ранка от повреждений и травм. Не допускается трение мочалкой пораженного участка. Ни в коем случае не расчесывайте поврежденное место.
По рекомендациям специалиста можно обрабатывать рану обеззараживающими средствами.
2 неделя
Буквально через 10 дней корочка спадет, а на ее месте образуется еле заметный рубец. Не стоит бояться, что этот шрам останется с вами навсегда! Он со временем исчезнет, и кожа на прооперированном участке полностью восстановиться.
3 неделя
В этот промежуток времени на месте ранки развивается здоровая кожа, которая способна самостоятельно противостоять ультрафиолетовым лучам и прочим факторам.
После того как рана, где ранее было новообразование, полностью заживет дальнейший специальный уход не нужен.
Если вдруг на прооперированном месте ощущаться зуд (после 20 дней), но кожа при этом будет выглядеть нормально, без покраснений и воспалений, можно использовать мазь с успокаивающим действием.
К окончанию месяца после процедуры ямочка от удаленного новообразования сглаживается. На 3 месяц на кожном покрове остается еле заметный след от операции.
Процесс заживления занимает от двух до четырех недель. Срок будет зависеть от площади, которую занимает удаленное новообразование. Чем больше площадь удаления, тем продолжительнее будет процесс регенерации тканей на поврежденном участке.
Перейдем к вопросу правильного ухода после удаления новообразований, так чтобы это привело к быстрому процессу заживления и регенерации кожного покрова без негативных последствий.
Для этого рассмотрим несколько правил, которых следует придерживаться:
- Первые несколько дней не мочите рану, где ранее было новообразование.
- После удаления лазерным способом не следует подвергать кожу действию ультрафиолетовых лучей. Стоит исключить посещение солярия и длительное время пребывание на солнце. Пренебрежение данным правилом может обернуться пигментацией рубца.
- В течение месяца после процедуры нужно пользоваться солнцезащитным кремом.
- Стоит отказаться от скрабов, лосьонов и тоников если вы удалили родинку на лице. Так же будет нежелательным применение тональных средств и косметики в течение 2 недель после процедуры.
- В течение недели запрещено употреблять алкоголь, поскольку он способствует расширению сосудов, что может стать причиной кровотечения;
- Не допускать попадания на прооперированное место средств бытовой химии.
- Не рекомендуется посещать сауны и бассейн первые пару недель для уменьшения риска проникновения инфекции в месте, где было новообразование;
- Если же новообразование удалили в области гениталий, нужно отказаться на некоторое время от интимной близости.
Если придерживаться простейших правил, то процесс восстановления будет быстротечным и без неприятных последствий.
Важно! Если спустя пару дней после процедуры «лазерное удаление новообразования» в зоне ранки будет наблюдаться отек или кровотечение, то нужно незамедлительно обратиться к лечащему врачу, поскольку данные симптомы могут свидетельствовать о развитии инфекции.
Народные средства от ожогов кипятком
Итак, чем лечить ожог от крутого вара? Эффективное лечение ожогов народными средствами широко распространено. Такой подход может дать отличные результаты. Небольшие раны можно эффективно заживить при помощи домашних средств. Чаще всего используют аппликации и компрессы. Они помогают охладить поврежденный участок кожи, снять боль и отечность.
 Источник фото: shutterstock.com
Источник фото: shutterstock.com
Наиболее действенны следующие народные средства:
- Кашица из сырого картофеля — с клубней необходимо снять шкурку, измельчить в блендере. Массу намазать на травмированный участок и забинтовать. Держать лечебный компресс 20-30 минут.
- Аппликация из алоэ — это полезное растение есть практически в каждом доме. Возьмите большой лист, разотрите мякоть и наложите на обожженный участок. Закрепите повязкой.
- Лопух — сорвите несколько листков в экологически чистом месте (например, в роще). Измельчите в кашицу и смажьте больное место, оставив на 20 минут.
- Подорожник — разомните листья до выделения сока и наложите на поврежденное место. Меняйте аппликацию каждый час.
- Яблоко — разотрите фрукт в кашицу и равномерно распределите по травмированному участку. Сверху наложите бинт и оставьте на 60 минут.
Также одним из лучших народных средств лечения термических повреждений кожи считается лист капусты. Его мнут до появления сока и оборачивают вокруг проблемного места, фиксируя с помощью бинта. Аппликацию меняют 1 раз каждые часа.
 Источник фото: shutterstock.com
Источник фото: shutterstock.com
Существует и другое хорошее средство от ожогов кипятком. Это обыкновенная зубная паста. Такой продукт отлично помогает после получения травмы кипящей водой. Зубную пасту рекомендуется плотным слоем на пораженный участок. Через 2 часа аппликацию нужно снять. Это средство привлекательно тем, что оно снимает отечность, эффективно обезболивает и предотвращает образования волдырей.
Еще хорошо справляется с задачей облепиховое масло, которое оказывает мощное обезболивающее и бактерицидное действие. Выжимка из этих полезных ягод способна заживить травмы самой разной степени. Обычно продукт применяется в чистом виде для компрессов.
Не менее эффективно «работает» хозяйственное мыло. Потребуется немного смочить брусок и натереть его. Полученная стружка накладывается на 10 минут на обожженный участок, после чего зону нужно смазать жидким медом.
Среди прочих способов стоит отметить использование прополиса. Если вы не знаете, чем обработать ожог от кипятка, то можно смело применять этот продукт. Но тут есть свои тонкости. На основе прополиса делается мазь. Соотношение очень простое: на 100 г нутряного жира добавляется 20 г чистого прополиса. Жир потребуется растопить и ввести в него измельченный продукт жизнедеятельности пчел. Раствор нагревать при постоянном помешивании около 30 минут, после чего остудить. Готовую мазь нужно хранить в холодильнике. Использовать ее несложно. Состав распределяется по травмированной коже под повязку.
А как оказывать правильную первую помощь при ожогах (не только термических, но и химических, солнечных), расскажет видео:
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Разновидности ожогов
Ожог пальца – это повреждение участка кожи под воздействием термической, химической, электрической, радиоактивной энергии. Носители данной энергии могут находиться в любом состоянии – газообразном, жидком, твердом. Предполагается непосредственный контакт теплового агента с кожей человека, хотя соприкосновение может быть и дистантным – ультрафиолет, инфракрасное излучение или тепло.
Оптимальная температура кожи человека колеблется от 36 до 37 градусов. Повышение до 41 градуса является приемлемым, но при дальнейшем увеличении температуры клетки кожи начинают разрушаться, образуется ожог. Он состоит из нескольких зон, которые отличаются состоянием тканей:
- зона коагуляции (испарения) – это центральная часть раны, сильнее всех соприкасающаяся с источником тепла;
- зона паранекроза – средняя, где также нарушено кровообращение;
- эритемная или периферическая, в которой наблюдается тромбоз сосудов, но ткани повреждены чуть меньше.
Лечение ожогового пятна на пальцах зависит также от того, чем оно было вызвано.
У вас бывали ожоги пальцев?
Нет 20%
Да 80%
Часто 0%
Проголосовало: 5
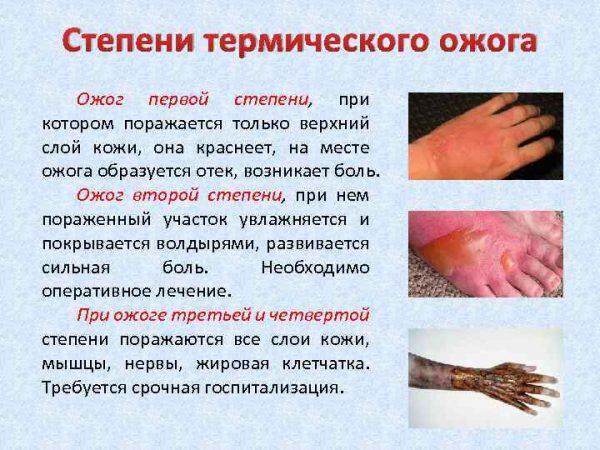
Термический
Термические повреждения кожи могут быть вызваны водой, горячими предметами, паром. Они представляют опасность для жизни, если площадь поражения большая или наблюдается глубокое проникновение в кожу тепловых агентов.
Химический
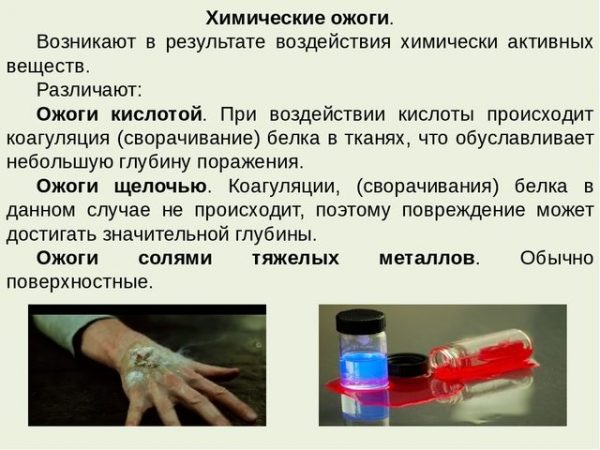
Химические вещества, особенно концентрированные, – неразбавленная уксусная эссенция, бытовая кислота для очистки канализационных труб, автомобильная химия, соли тяжелых металлов – могут причинить сильные повреждения кожи рук. Чаще всего это бывает при несоблюдении техники безопасности.
Ожоги пальцев кислотой отличаются от повреждений, вызванных щелочью. В первом случае происходит коагуляция белков тканей и образование корки, которая препятствует последующему разъеданию глубоких слоев. В случае со щелочью белки растворяются, и агрессивная жидкость проникает в мышцы, уничтожая их. Определить, какая жидкость стала причиной ожога, можно по внешнему виду раны. После щелочи образуется струп белого цвета.
Электрический
Возникает при соприкосновении голых рук и оголенных проводов. Могут пострадать поверхностные ткани, а также внутренние органы, если напряжение в проводах сильное. Поражение происходит, так как электрическая энергия в организме человека превращается в тепловую. По сути – это тот же термический ожог, только от другого источника.
Кроме обычного ожога удар электрическим током способен вызвать и другие повреждения – отрыв сухожилий, тромбоз, дегидратацию пораженного участка.

Комбинированные
Комбинированные термомеханические поражения возникают при взрыве зажигательных смесей, в результате чего в ткани могут проникать осколки. Такие травмы чаще всего случаются у детей, которые пытаются изготовить «бомбу» в домашних условиях, используя взрывоопасные вещества, например, селитру. В этом случае в первую очередь страдают руки и лицо.
Жгучие боли в низу живота
Жжение в низу живота обычно в первую очередь наводит на мысль об инфекциях органов мочеполовой системы. Правильность такого предположения подтверждается следующими симптомами:
- боль и жжение во время мочеиспускания;
- повышение температуры тела;
- частые походы в туалет;
- примеси крови и другие изменения в моче.
Жжение в животе может быть симптомом серьезных заболеваний, вплоть до таких, которые угрожают жизни. Лучший способ понять, почему беспокоит жгучая боль, и как с ней справиться — посетить врача и пройти обследование. В центре гастроэнтерологии Международной клиники Медика24 работают опытные специалисты разных профилей, применяется диагностическое оборудование современного образца, есть собственная клиническая лаборатория. Запишитесь на прием врача по телефону: +7 (495) 230-00-01.
Этапы ожога
У этой травмы выделяют четыре стадии развития:
Как лечить ожог горячей водой?
I. Ожоговый шок. Он может продолжаться трое суток. При этом нарушается кислотно-щелочной и водно-электролитный баланс организма, сбивается работа почек.
II. Острая ожоговая токсемия. Длится около двух недель. За это время нормализуется кровообращение и функции почек, благодаря чему начинается всасывание токсинов из зоны поражения. Если восстановления работы почек не происходит (при крайне тяжелых ожогах), развивается почечная недостаточность.
III. Септикотоксемия. Данная стадия бывает лишь при тяжелых ожогах и сопутствует началу очищения раны. В результате закупоривания сосудов во время нарушения работы кровообращения происходит поражение различных органов (ЖКТ, легких и т.д.).
IV. Реконвалесценция. Заключительная стадия, продолжающаяся вплоть до полного выздоровления.
Следите за поражёнными участками кожи
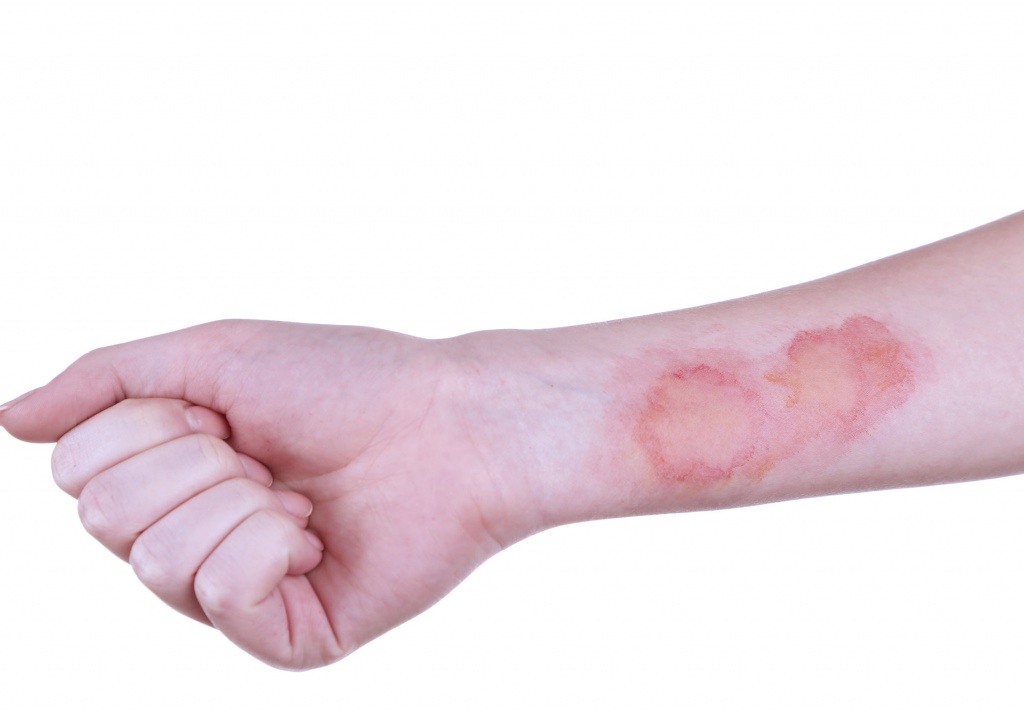
Оказание первой помощи — это первый шаг, второй — должный уход за пораженным участком кожи. Чтобы не терпеть боль, избежать покраснений, волдырей, шрамов и прочих негативных последствий — необходимо:
- Тщательно следить, чтобы на место ожога не попала инфекция.
- Подобрать подходящие средство, которое поможет восстановить кожу после ожога. Выбор средства зависит от степени поражения кожного покрова.
- При заживлении ожога человек может испытывать болевые ощущения. Не стоит мучить себя и терпеть их — можно принять обезболивающее. Также болеутоляющим эффектом обладают многие противоожоговые препараты.
Первая помощь и лечение в домашних условиях
Шансы на скорое выздоровление и меньшее количество нежелательных последствий, увеличиваются при своевременном оказании первой помощи. Первоначально необходимо вызвать бригаду скорой. До приезда врачей первая помощь при ожоге паром должна быть оказана самостоятельно:
- необходимо охладить обожженные ткани проточной холодной водой или наложить ледовый компресс (не применять при 3 и 4 степенях, чтобы не занести инфекцию);
- обеспечить доступ воздуха к ране, освободив от одежды (если она прилипла, нельзя пытаться снять самостоятельно, нужно дождаться приезда врачей);
- наложить стерильный бинт;
- дать таблетку обезболивающего;
- при обширной площади поражения можно сделать укол лидокаина, выбрав здоровое место рядом с травмированной областью.
Нельзя обрабатывать рану антисептиками и спиртосодержащими жидкостями, это может вызвать раздражение. Запрещена обработка маслами. Вопреки распространенному мнению они не способствуют заживлению, а развивают воспаление тканей. При пузырьковых образованиях нельзя прокалывать пузырь для извлечения жидкости.
Первая помощь должна быть оказана и при поражениях паром слизистых оболочек. При ожоге носа рекомендуется промыть его прохладной мыльной водой или раствором марганца, что позволит не допустить попадания бактерий. В случае ожога гортани – рекомендуется маленькими глотками пить холодную воду или подержать во рту кубик льда. Других мер предпринимать не следует во избежание ухудшения состояния.
В домашних условиях лечение возможно только при небольшом повреждении тканей (1 и 2 степень). Для этого применяются народные рецепты и подручные средства:
- компрессы из меда;
- пюре из сырого картофеля;
- облепиховое масло (разрешается применение только после медицинской обработки травмы);
- отвар коры дуба (примочки);
- лист алоэ (сок обладает антисептическим, заживляющим, регенерирующим эффектом);
- взбитый яичный белок;
- огуречный сок;
- крошка древесного угля.
Ожог горла первой степени вылечить дома помогут полоскания лекарственными травами, масляные ингаляции, компрессы с холодом на область шеи и обработка горла маслом облепихи или шиповника. Болезненность термического воздействия на глаза можно снять, промыв их проточной водой и наложив на веки охлаждающий компресс. В любом случае ожога следует изначально обратиться к врачу, прежде чем пытаться лечиться дома.

Крапивница
Растения могут вызывать крапивницу по иммунному и, чаще, неиммунному (токсическому) механизму.
Иммунная крапивница, возникающая в результате IgE-опосредованной дегрануляции тучных клеток, обычно возникает у людей с хроническим постоянным контактом со свежими фруктами или овощами, часто с атопией в анамнезе.
В принципе, любое растение может быть триггером иммунной крапивницы – наиболее часто упоминаемые в литературе: сельдерей (Apium graveolens), картофель (Solanum tuberosum), горчица, овощная капуста (Brassica oleracea), перец, салат, клубника и бразильский каучук (Hevea brasiliensis), являющийся важнейшим сырьем для производства латекса.
В изделиях из латекса аллергенами являются поверхностные белки, которые недостаточно извлекаются из бразильского каучукового дерева, что может вызвать серьезную крапивницу. Люди с аллергией на латекс могут испытывать перекрестную реакцию на фрукты – бананы или яблоки. Также являются потенциальными триггерами другие фрукты (киви, ананас, персик, слива, манго, дыня, лимон), овощи (помидоры, лук, чеснок, морковь), травы, злаки и деревья.
Растения после термической обработки или глубокой заморозки характеризуются меньшим аллергенным потенциалом.
Клинические симптомы обычно появляются примерно через 30 минут после контакта с растением в виде кожного зуда, эритемы, крапивницы, жжения, иногда также появляются пузырьки и экссудат.
Иммунноконтактная крапивница является одним из профессиональных дерматозов у производителей и продавцов фруктов, овощей и специй (бобы, салат, горчица, перец), хлопководов, плотников, работающих с южной древесиной.
Более распространенная форма крапивницы на растительной основе — неиммунная крапивница. Обычно реакция происходит после контакта с крапивой (Urtica dioica) — наиболее частой причиной растительной крапивницы. На поверхности листьев этой группы растений есть острые жалящие и жалящие волоски, содержащие гистамин, серотонин и ацетилхолин.
Кожные поражения появляются у всех подвергшихся воздействию людей, а волдыри при крапивнице достигают максимального размера примерно через 3-5 минут после воздействия. Субъективные симптомы, такие как жжение и зуд, исчезают в течение 1-2 часов, а покалывание может сохраняться до 12 часов. Неиммунная крапивница также может быть вызвана многими другими видами растений.
 Лечение крапивницы
Лечение крапивницы
