Инородные тела глотки. симптомы и лечение
Содержание:
- Инородное тело в носу
- Кость в горле (рыбья кость)
- Первая помощь при инородном теле уха
- Как распознать инородное тело?
- Удаление серной пробки
- Лечение
- Лечение
- «Эффект Буратино» при попадании инородного тела
- Что нужно знать о носовой полости?
- Особенности «способа Геймлиха»
- Причины заболевания
- Инородное тело в глотке
- Инородные тела бронхов
- Первая медицинская помощь при неживом инородном теле в ухе
- Первая помощь при инородном теле глаза
- Виды
- Симптомы, свидетельствующие о попадании инородного объекта в ухо
- 3.Симптомы и диагностика
- Неотложная помощь при попадании инородного живого тела в орган слуха
Инородное тело в носу
Чаще всего инородные тела в нос попадают к детям. Обычно это различные мелкие предметы — пуговицы, монетки, камешки и т.д.
Если инородное тело присутствует в носовой полости недавно, то пациента обычно беспокоит затрудненное дыхание с одной стороны. При длительном нахождении в полости носа к одностороннему дыханию добавляется появление зловонных выделений из носа.
Если инородное тело попало в нос недавно, то его извлечение не требует сложных манипуляций. Иногда достаточно просто высморкаться, если это не помогло — используются сосудосуживающие капли и предмет извлекается при помощи инструмента. После извлечения инородного тела симптомы постепенно самоустраняются.
Кость в горле (рыбья кость)
Среди случаев инородных тел верхних дыхательных путей в практике оториноларинголога рыбьи кости встречаются наиболее часто. Пик обращаемости по поводу удаления рыбьих костей приходится на летние месяцы, когда в рационе присутствует много свеже – пойманной речной рыбы. Самара не является исключением, так как стоит на реке Волга. Удаление, проталкивание рыбьих костей проводится в домашних условиях корочкой хлеба. Чаще всего застревают мелкие, тонкие кости – ребра.
Кость застревает в верхних отделах дыхательного и пищеварительного трактов в момент проглатывания. Наиболее излюбленными местами фиксации кости в глотке являются небные миндалины, язычная миндалина, боковые валики, задние небные дужки, грушевидные синусы. Небные миндалины становятся мишенью для рыбных костей, так как в момент глотания активно сопровождают пищевой комок. Язычная миндалина страдает по тем же причинам. Ткань небных и язычной миндалин представлена лимфаденоидной тканью, которая очень рыхлая и легко нанизывается на тонкую рыбью кость. Сопутствующая патология в виде хронического тонзиллита с гипертрофией миндалин повышает риск вхождения кости в ткань.
В случае, когда кость застряла в верхних отделах глотки и находится в зоне прямой видимости, удаление рыбьей кости в такой ситуации не представляет сложности. Ситуация с фиксацией кости в нижних отделах глотки требует участие специалиста. Вынуть такую кость без помощи оториноларинголога крайне затруднительно.
Осложнение травмы глотки рыбьими костями наблюдаются редко. Выделяют такую форму ангины как травматическая, при длительном нахождении кости в ткани миндалины может развиться паратонзиллит, который закончится паратонзиллярным абсцессом. Острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани как осложнение встречается достаточно редко.
Удаление рыбных костей в Самаре выполняется ЛОР врачами в Амбулаторном центре №1.
Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование.
Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Специализированная помощь. Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию.
Первая помощь при инородном теле уха
Попадание инородного тела в ухо может вызвать боль в ухе и потерю слуха. Взрослый человек обычно знает о том, что у него в ухе инородное тело, но маленький ребенок может этого не знать или не уметь объяснить.
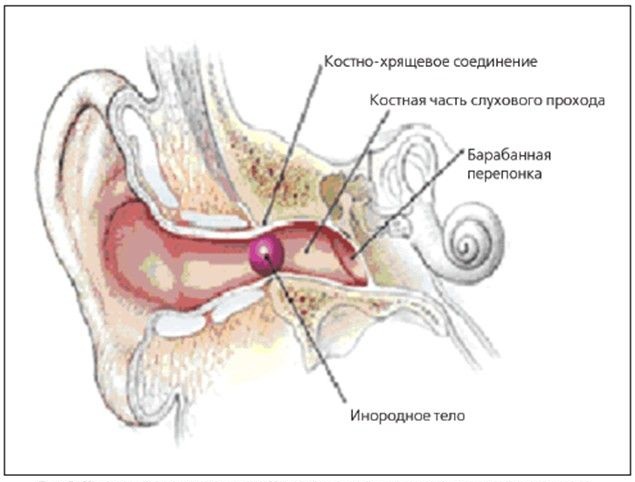
Если в слуховой проход попал инородный предмет, следуйте этим инструкциям:
Ничего не вставляйте в ухо! Не пытайтесь удалить инородное тело с помощью ватной палочки, спички, скрепки или любым другим инструментом
Все это может привести к проталкиванию инородного тела вглубь уха и повреждению его хрупких структур.
Если объект частично торчит из уха и, скорее всего, может быть легко удален – попросите другого человека осторожно извлечь его, например пинцетом.
Попробуйте использовать гравитацию. Наклоните голову пораженным ухом вниз и потрясите, пытаясь вытолкнуть объект.
Если в ухо попало насекомое, и оно пытается двигаться – сначала наклоните голову пораженным ухом вверх, возможно оно выползет само
Если нет – залейте в ухо минеральное или растительное масло. Масло должно быть теплым, но не горячим. После этого потяните за кончик уха немного назад и вверх, чтобы распрямить слуховой канал. Насекомое должно задохнуться и всплыть в «масляной ванне». Не используйте масло для удаления других объектов, оно подходит только при извлечении насекомого. Не используйте этот метод у детей при наличии в ухе трубки (тимпаностомы) или если у вас есть подозрение на травму барабанной перепонки. Признаками этого являются боль, кровотечение или выделения из уха.
Попробуйте промыть ухо из шприца. Используйте обычный шприц, без иглы и теплую воду для промывания. Не используйте этот метод, если вы подозреваете травму перепонки или знаете о наличии тимпаностомы.
Если эти методы не помогают, если после удаления в ухе остается боль, снижение слуха или ощущение инородного тела – обратитесь к врачу.
Как распознать инородное тело?
Часто пациент может не подозревать о наличии инородного тела в носовой полости, а насморк и дискомфорт списывать на проявления ОРВИ или усталость. В других случаях чужеродный элемент сразу же дает о себе знать. Он раздражает или повреждает слизистую, вызывает боль различной интенсивности, мешает свободно вдыхать и выдыхать воздух, приводит к развитию кровотечения. Также возможна головная боль, тошнота/рвота, нарушение сна, головокружение, заложенность носа и выделения только из одной ноздри.
Очень важно вовремя заметить инородное тело, попытаться достать его самостоятельно или обратиться к врачу. Почему? Во-первых, длительное пребывание внутри организма чревато воспалением и серьезным повреждением тканей
Во-вторых, некоторые органические тела (к примеру, семена фасоли или гороха) начинают увеличиваться под воздействием влажной среды, что усугубляет ситуацию. Органические элементы могут распадаться на части, разлагаться или становиться основой для развития носового камня.
Удаление серной пробки
Чрезмерное образование серы происходит из-за ее повышенной выработки, изогнутости костно-хрящевого канала, неправильной гигиены уха. При возникновении серной пробки, у человека возникает чувство заложенности в органе слуха и повышенного давления. При соприкосновении пробки с барабанной перепонкой человека может беспокоить шум в органе. Диагностировать инородное тело можно с помощью осмотра отоларинголога или проведения отоскопии.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Удалять серную пробку лучше всего опытному доктору. Перед промыванием больной должен 2-3 дня до начала манипуляции капать в ухо несколько капель перекиси, чтобы размягчить серный ком и облегчить его дальнейшее извлечение. Если это не принесло результатов, врач прибегает к инструментальному удалению инородного объекта.
Первая помощь при попадании инородного тела в ухо должна оказываться квалифицированным отоларингологом после детального осмотра и проведения соответствующих исследований. Выбор метода удаления инородного объекта ложится на плечи врача. Специалист учитывает не только размеры, особенности и форму попавшего в слуховой проход тела, но и предпочтения пациента. Удаление предмета из уха с помощью промывания – наиболее щадящий метод лечения, который в 90% случаев помогает избавиться от проблемы. Если лечебное промывание оказывается неэффективным, доктор рекомендует извлечение чужеродного тела с помощью инструментов или хирургического вмешательства. Своевременное оказание неотложной помощи способно предотвратить возникновение осложнений и проблем со слухом в будущем.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Лечение
Бронхоскопия является золотым стандартом диагностики и лечения инородных тел нижних дыхательных путей. Впервые успешное удаление инородного тела бронхов было выполнено Густавом Киллианом в 1897 году. Он извлек кости из бронхов у 63-летнего мужчину с помощью эзофагоскопа, ознаменовав начало эры ригидной бронхоскопии. Но введенный в клиническую практику в 1970х годах метод гибкой бронхоскопии постепенно вытеснил ригидную бронхоскопию, и сейчас является методом первой линии у большинства взрослых пациентов, позволяющей в большинстве случаев выявить и извлечь инородное тело нижних дыхательных путей .
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету
Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
- Противокашлевые средства. Блокируют кашлевой рефлекс, снижают интенсивность кашля. Принимают их до тех пор, пока кашель не станет влажным и не появится мокрота.
- Бронходилататоры. Лекарства, которые расширяют просвет легких. Нужны при наличии изнуряющего кашля, при котором не отходят мокроты. Могут использоваться в формате ингаляций.
- Отхаркивающие средства, муколитики, бронхолитики. Улучшают отхождение мокроты, восстанавливают эпителий бронхов.
- Противовоспалительные препараты. Используют при наличии выраженного воспаления в дыхательных путях. Снимают отек, боли, повышенную температуру.
- Антибиотики. Необходимы в том случае, если существует высокий риск развития осложнений.
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться
«Эффект Буратино» при попадании инородного тела
При удалении шарообразных тел следует воспользоваться «эффектом Буратино». Если малыш подавился, например, горошком, нужно его перевернуть, чтобы голова оказалась внизу, затем 3-4 раза ударить ладошкой между лопатками. В случае, если еда не выпала на пол, нужно приступать к иным методам. Базовая техника «эффект Буратино»: переворачиваем подавившегося на живот, далее перекидываем его через свое бедро или спинку стула и только затем ударяем ладошкой несколько раз между двумя лопатками. Этот метод применяется для извлечения инородных тел у детей, подростков и взрослых мужчин и женщин.
Спасти потерпевшего младенца можно с помощью этой техники: кладем малыша на собственное предплечье, вводим в ротовую полость 2 пальца (если во рту есть бумажка от конфеты или пакет, его следует осторожно вынуть), далее легонько бьем малыша по спине пока не выпадет чужеродный объект (сильные удары могут травмировать спинной мозг и привести к инвалидности, поэтому за их силой нужно следить). Запрещается трясти или держать за ноги вниз головой, поскольку у детей очень слабый позвоночник
Если спустя 15-30 секунд пища не выпадает из глотки, нужно менять тактику. Если инородный предмет выглядит как монета или пластина, эта техника не будет эффективной. Медики рекомендуют при нерезультативности способа, воспользоваться «методом американских полицейских» (смотри ниже).
Что нужно знать о носовой полости?
Носовая полость – полость человеческого организма, в которой расположены органы обоняния. Она разделена перегородкой на две половины и, за счет хоан, переходит в носоглотку. Хоан – внутреннее носовое отверстие, которое связывает нос и глотку. Носовая полость способствует очищению воздуха от частиц пыли и микроорганизмов. Там же воздух увлажняется и проходит некий термический контроль. Полость отвечает за дыхательную, защитную, обонятельную и резонаторную функции, которые могут быть нарушены попаданием инородного тела. Этот участок организма напрямую связан с сенсорными органами, человеческим восприятием, силой и интенсивностью голоса, околоносовыми пазухами, глоткой, полостью рта и ушами. Любые нарушения, происходящие в носу, непременно сказываются на состоянии всего организма. Не забывайте об этом и будьте внимательны к собственному здоровью.
Особенности «способа Геймлиха»
«Способ Геймлиха» эффективен при удалении чужеродных частиц из верхних дыхательных путей. Методика считается одной из наиболее рискованных и должна проводится исключительно медицинскими работниками. Во время резкого удара чуть ниже диафрагмы из легких выталкивается от 250 до 300 мл воздуха, вместе с воздухом вылетает инородное тело. Риск заключается в том, что при резком ударе может произойти рефлекторная остановка сердца, травмирование внутренних органов, кровотечение.
Запрещен «способ Геймлиха» малышам, которым еще не исполнилось 3 года. Даже если еда вышла вместе с воздухом, следует отравить потерпевшего в больницу на скорой помощи, поскольку после проведения такого радикального метода удаления инородного тела, могут быть повреждены внутренние органы и системы. Запрещено учиться данной методике друг на друге, для этого есть специализированные курсы и конференции.
Особенности выполнения «способа Геймлиха»: нужно встать позади подавившегося человека и обхватить его руками, сложенными в замок. При этом замок должен оказаться между нижними ребрами и пупком. Далее спасатель должен отстранить пострадавшего от себя и со всей силы ударить его спиной о свою грудную клетку, а сложенными в замок кистями надавить на надчревную область.
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
- постоянное пребывание в помещении со слишком сухим, сырым или горячим воздухом;
- аллергическая предрасположенность;
- регулярное вдыхание пыли, вредных химических веществ (аммиака, хлора, кислот, сероводорода и др.);
- вредные привычки: курение, злоупотребление алкоголем;
- хронические инфекционные болезни носоглотки (синуситы, тонзиллиты, аденоидиты и др.);
- застойные процессы в легких и в малом круге кровообращения, вызванные сердечно-сосудистой недостаточностью;
- врожденные отклонения в работе бронхов и легких.
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Инородное тело в глотке
Наиболее часто к медикам обращаются при попадании в глотку рыбных костей или осколков мясных косточек. Другие предметы также чаще всего проникают в глотку в процессе приема пищи. В зоне риска — люди с отсутствием зубов или с установленным зубным протезом, из-за которого контроль мягкого неба выключен.
Также частая причина попадания инородных тел в эту зону — поспешная еда, некачественное пережевывание пищи, привычка держать во рту ручку или другие принадлежности во время работы.
Случаи попадания инородных предметов в глотку квалифицируют по месту локализации:
- в носоглотке;
- в ротоглотке;
- в гортаноглотке.
В ротоглотке обычно застревают мелкие или острые предметы (рыбьи кости, осколки мясных костей, стекло). В гортаноглотке застревают крупные инородные тела: куски не пережеванной пищи, крупные кости, монеты (обычно у детей).
В носоглотку инородные предметы попадают в редких случаях.
Инородные тела бронхов
Симптомы. Посторонние предметы чаще попадают в правый бронх. Возможны следующие виды закупорки: полная, неполная, клапанная (вентильная). Симптомы зависят от размеров, характера поверхности инородного тела (острое, гладкое), локализации (главный, долевой, сегментарный бронхи), длительности нахождения инородного тела и реакции слизистой оболочки дыхательного тракта.
В отличие от инородных тел гортани и трахеи дыхание сохраняется относительно свободным, приступы кашля редкие и менее продолжительные. Клиника зависит от степени нарушения бронхиальной проходимости и воспалительных изменений в легочной ткани.
Физикальными методами исследования на стороне обтурации инородным телом обнаруживают усиление голосового дрожания, укорочение перкуторного звука, коробочный оттенок звука, ослабленное дыхание, сухие и влажные хрипы. При рентгенологическом исследовании выявляют плотную тень контрастного инородного тела (чаще в правом бронхе), при обтурационном ателектазе в результате полной закупорки бронха – снижение прозрачности легочного поля, высокое стояние купола диафрагмы, сужение межреберных промежутков, эмфизему другого легкого, смещение тени средостения в сторону пораженного бронха.
При неполной закупорке бронха на стороне поражения отмечают ограничение подвижности купола диафрагмы, снижение прозрачности легочного поля, смещение тени средостения в пораженную сторону при вдохе (симптом Гольцкнехт-Якобсона).
При клапанной (вентильной) закупорке бронха прозрачность легкого на стороне поражения повышается (эмфизема), межреберные промежутки расширяются, купол диафрагмы опускается, ее экскурсии ограничиваются, тень средостения смещается в здоровую сторону.
Осложнения. Ателектаз, пневмония, воспалительные изменения на месте фиксации инородного тела.
Первая врачебная помощь. При подозрении на инородное тело бронха вводят антибиотики, бронхолитики, обеспечивают ингаляцию увлажненного кислорода. Пациента в экстренном порядке эвакуируют в госпиталь.
Специализированная помощь предусматривает тщательное обследование с участием оториноларинголога, терапевта, эндоскописта, анестезиолога, рентгенолога
Важно решить вопрос о степени экстренности удаления инородного тела и об объеме вмешательства
В первую очередь, в ходе фибротрахеобронхоскопии под наркозом удаляют инородные тела бронхов с выраженными нарушениями дыхания. Во вторую очередь извлекают инородные тела бронхов, осложненные ателектазом или вентильным стенозом.
При невозможности удалить через голосовую щель разбухшее органическое инородное тело, крупный предмет с острыми краями, при асфиксии в связи с попаданием инородного тела в дыхательные пути, при неоднократных безуспешных попытках извлечения инородного тела путем верхней трахеобронхоскопии выполняют нижнюю трахеобронхоскопию (после предварительной трахеотомии).
При невозможности удаления инородного тела методом трахеобронхоскопии больных переводят в отделение торакальной хирургии для бронхотомии. Назначают антибиотики, бронхолитики, противовоспалительную, симптоматическую терапию.
Первая медицинская помощь при неживом инородном теле в ухе
Мелкие предметы не вызывают сильной боли и дискомфорта, поэтому при их выявлении, процедура удаления будет практически безболезненной. Более крупные объекты препятствуют прохождению звуковых волн по слуховой трубе и становятся причиной снижения слуха. Чужеродный предмет, который имеет острые углы, чаще всего ранит кожный покров уха и барабанную полость, тем самым появляется болевой синдром и кровяные выделения. При наличии раны в органе, в нее попадает инфекция и возникает воспаление среднего уха.
За первой медицинской помощью при попадании инородного неживого тела в орган слуха, следует обратиться к отоларингологу. Первым делом, доктор осматривает наружный слуховой проход: одной рукой врач оттягивает ушную раковину и направляет ее вверх, а потом назад. При осмотре маленького ребенка раковину уха отоларинголог смещает вниз, затем назад.
Если пациент обратился к специалисту на второй или третий день недуга, визуализация чужеродного предмета будет более сложной и может понадобиться микроотоскопия или отоскопия. Если у больного наблюдаются какие-то выделения, то проводится их бактериологический анализ и микроскопия. При попадании в полость уха объекта через травмирование органа, специалист назначает рентген.
Не желательно пробовать извлекать инородное тело самостоятельно, не имея нужных стерильных инструментов и медицинских знаний. При неправильной попытке удаления неживого предмета, человек может повредить костно-хрящевой канал и еще больше его инфицировать.
Наиболее простым методом удаления предмета с органа слуха считается лечебное промывание. Врач нагревает воду, затем ее набирает в одноразовый шприц с канюлей. Далее специалист вводит в слуховую трубу конец канюли и под небольшим давлением вливает воду. Отоларинголог может проводить процедуру от 1 до 4 раз. К обычной воде могут добавлять иные лекарственные средства в виде растворов. Если в полости уха осталась жидкость, ее следует удалить с помощью турунды. Манипуляция противопоказана, если в наружном слуховом проходе застряла батарейка, тонкое и плоское тело, поскольку они под давлением могут сдвинуться вглубь уха.
Врач может удалить чужеродный объект с помощью ушного крючка, который заводится за него и вытаскивается с органа. Во время процедуры должно осуществляться визуальное наблюдение. Если у пациента не наблюдается сильной боли, то извлекать предмет можно без анестезии. Несовершеннолетним пациентам проводится общее обезболивание.
По завершению манипуляции, когда объект вынут из костно-хрящевого канала, отоларинголог осуществляет вторичный осмотр органа. Если специалист обнаруживает раны в органе слуха, их нужно обработать борным раствором или другими обеззараживающими лекарственными средствами. После удаления инородного тела, врач назначает антибактериальную ушную мазь.
При выраженном воспалении и отеке костно-хрящевого канала, извлекать предмет нельзя. Следует подождать несколько дней, в течение которых пациент должен принимать противовоспалительные, антибактериальные и противоотечные медикаменты. Если чужеродный предмет нельзя вынуть из уха инструментами и различными способами, отоларинголог предлагает хирургическое оперативное вмешательство.
Первая помощь при инородном теле глаза
Если вам в глаз попала крупная соринка, вам следует предпринять следующее:
- Вымойте руки.
- Промойте глаз чистой водой или стерильным физиологическим раствором. Используйте небольшой стакан или рюмку, наполните ее водой и приложите к лицу, погрузив в него глаз, и поморгайте.
- Зайдите в душевую кабинку и направьте тихий поток воды через душ себе на лоб, стараясь при этом держать глаз открытым.
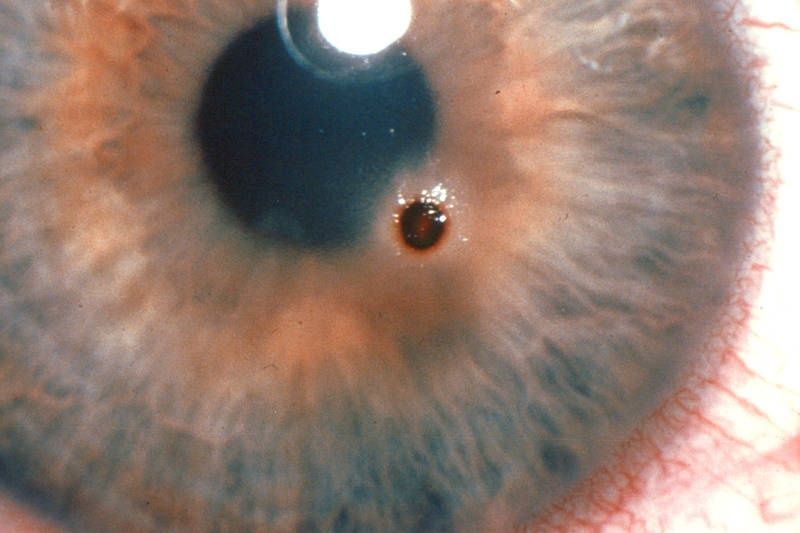
Если инородное тело попало в глаз другому человеку:
- Вымойте руки.
- Усадите его в хорошо освещенном месте.
- Аккуратно изучите глаз, чтобы найти инородный объект. Для этого оттяните нижнее веко вниз и попросите пострадавшего посмотреть наверх. Затем приподнимите верхнее веко и попросите пострадавшего посмотреть вниз.
- Если объект плавает по поверхности глаза со слезой – попытайтесь очень нежно промыть глаз пипеткой или легким напором воды.
Внимание
- Не пытайтесь удалить объект, воткнувшийся в глазное яблоко.
- Не трите глаза!
- Не пытайтесь удалить крупный предмет, мешающий полному смыканию век.
Вызовите скорую медицинскую помощь, или обратитесь самотеком в ближайшее глазное отделение, если:
- Вы не можете удалить объект.
- Объект воткнулся в глазное яблоко.
- Человек с инородным телом имеет нарушение или искажение зрения
- Боль, покраснение или ощущение инородного тела в глазу сохраняются после удаления объекта.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Симптомы, свидетельствующие о попадании инородного объекта в ухо
Чаще всего инертные тела могут длительный период времени пребывать в ухе и не вызывать боли и дискомфорта, но из-за их присутствия в органе возникает ощущение заложенности, снижается слух и развивается тугоухость. Первое время при попадании объекта в ухо, человек может чувствовать его присутствие в слуховом проходе при беге, ходьбе, наклонах вниз или в сторону.
Если в костно-хрящевом канале оказалось насекомое, его движения будут раздражать ушной проход и вызывать неприятные ощущения. Живые чужеродные тела нередко провоцируют сильный зуд, жжение в ухе и требуют немедленного оказания первой неотложной медпомощи.
3.Симптомы и диагностика
Наиболее распространенными симптомами выступают болевой синдром (нередко с иррадиацией в соседние органы), чувство распирания, гиперсаливация (интенсивное слюнотечение), позывы на кашель и/или рвоту, затруднения или невозможность глотания. Как показано выше, клинические проявления могут быть выражены умеренно (например, при проглатывании и застревании рыбной кости, даже если она вонзилась в слизистую острым концом или зазубриной), но в некоторых случаях полностью перекрывается вход в гортань, – соответственно, наступает удушье (асфиксия), и, если ситуация не разрешается тем или иным способом, в ближайшие минуты пострадавший погибает.
К частым осложнениям относятся кровотечения, отеки и инфекции, вызванные механическим повреждением слизистых оболочек; при отсутствии своевременной медицинской помощи острый гнойно-воспалительный процесс может стать причиной абсцедирования, масштабной жизнеопасной флегмоны или сепсиса.
Диагностика инородных тел в ЛОР-органах достаточно проста в одних случаях, в других осложнена, а иногда невозможна в принципе, – как бы парадоксально это ни звучало.
Так, крупные инородные тела на уровне ротоглотки обычно без труда визуализируются и пальпируются. Сложнее обнаружить мелкие предметы, особенно если они локализованы в складках, прозрачны или сливаются по цвету со слизистой оболочкой. Неинформативной может оказаться и рентгенография, если объект слишком проницаем для рентгеновских лучей или не контрастирует с окружающими тканями. В таких случаях применяют искусственное усиление рентген-контраста, МРТ, эндоскопические методы.
Наконец, нельзя обнаружить в глотке объект, которого там нет: зачастую ощущения инородного тела вызывает растущая опухоль, воспаление, вертебрологическая патология или микротравма от острого объекта, – который действительно побывал в глотке, но оттуда, например, сразу же попал в пищевод и затем естественным образом был выведен кишечной перистальтикой
Нередко с жалобами на инородное тело в глотке обращаются также лица с ипохондрическим неврозом, сенестопатическими галлюцинаторно-бредовыми расстройствами или иной психопатологической симптоматикой, которая не всегда достаточно быстро распознается как таковая; в этом плане оториноларинголог обязательно должен обращать внимание на характер, эмоциональное сопровождение и формулировки жалоб (зачастую вычурные, невразумительные или анатомически неправдоподобные), поведение и общее психологическое состояние пациента
Неотложная помощь при попадании инородного живого тела в орган слуха
При попадании инородного живого объекта в ухо, он начинается двигаться в ушном проходе, тем самым доставляя человеку много неприятных ощущений. У больного из-за попадания насекомого начинается тошнота, головокружение и рвотные позывы. У маленьких деток наблюдаются судороги. Диагностировать живой предмет в органе позволяет отоскопия.
Отоларинголог первым делом обездвиживает насекомое несколькими каплями этилового спирта или медикаментами с масляной основой. Далее осуществляется процедура промывания костно-хрящевого канала. Если манипуляция оказалась нерезультативной, врач удаляет насекомое крючком или пинцетом.
